1win Bangladesh: Win with Exclusive Bonuses Today
Step into 1win Casino – your go-to spot in Bangladesh for exciting games, great bonuses, and massive winning opportunities!
1win Bangladesh is a leading international platform for players from Bangladesh, fully adapted to their needs. 1win Bangladesh is a trustworthy source with a modern interface, where both new and experienced users can find a legal and secure environment.
For players here are available generous welcome bonuses and numerous sports betting options for any taste. It’s created to deliver an exceptional user experience with fast payments and a mobile-friendly interface. 1win Bangladesh ensures fun and safety whether you’re betting on cricket or spinning the reels. High chances of winning, all backed by professional customer support, are guaranteed.
| Characteristic | Details |
|---|---|
| 🏆 Company | 1win (FirstBet from 2016 till 2018) |
| 📜 License | Curacao, № 8048/JAZ 2018-040 |
| 🇧🇩 Currency | BDT |
| 🎁 Welcome Bonus | 500% on 4 deposits up to 76,140.25 BDT |
| ⚽️ Sports Betting | Football, Basketball, Tennis, Cricket, Ice Hockey, Table Tennis, Volleyball, Baseball, Esports, Boxing, MMA, and more |
| 🎰 Casino Games | Slots, Roulette, Blackjack, Baccarat, Poker, Andar Bahar, Teen Patti, Sic Bo, Dragon Tiger, Crash Games, and more |
| 💳 Payments | BKash, Nagad, Airtm, Easy pay Telegram, Whatsapp, Fast pay Whatsapp, Telegram, Visa/MasterCard, Cryptocurrency |
| 📱 Mobile App | Android APK download, iOS mobile version |
| 💬 Support | Online chat on the website, Telegram, phone (only for CIS countries) |
What Are the Reasons for 1win’s Popularity in Bangladesh?
Those who ask, “what is 1win Bangladesh?” should know that it’s a comprehensive online gambling platform. Key factors that influence its popularity include an extensive game selection, reliability, and specialized cricket betting options, which perfectly fit local interests.
The platform is a favorite among Bangladeshi players, offering a seamless user experience. The main reasons for its popularity in Bangladesh include:
- Security: Special emphasis on reliable transactions and fair play to gain users’ trust.
- A wide selection of games: Provides diverse entertainment for any taste.
- Cricket betting: Focuses on competitive odds, as there is a huge fan base in Bangladesh.
- User-friendly interface: For easy navigation for all categories of gamblers.
- Mobile compatibility: Due to which the mobile user base is constantly growing.
- Attractive bonus and promotional system: To boost player engagement and loyalty.
The combination of these features makes 1win a top choice among gamblers in Bangladesh.

Is It Safe and Legit to Use 1win?
One of the most important concerns when choosing an online betting platform is its legitimacy. Users can trust 1win with their money and personal data, as its legal standing and security protocols are guaranteed.
The key areas that prove 1win is trustworthy are below:
- Licensing and legal status: The platform operates under a gaming license issued by the Government of Curaçao (license number 8048/JAZ2018-040). This license confirms that 1win fully adheres to standards regarding fairness and transparency.
- Security measures: 1win protects users by employing advanced security technologies, including SSL encryption with a 256-bit key. Personal details and financial transactions are protected from unauthorized third parties. Robust user verification processes are also guaranteed to prevent fraud.
- Customer support: The support team is available through multiple channels, including live chat and email, to assist users with any issues or concerns, ensuring problems are solved quickly and efficiently.
All these factors together are great proof that 1win is a legitimate and safe online betting platform.
1win Review of Active Bonuses and Promotions
1win offers a generous welcome bonus of 500% on your first four deposits for new players. The total reward provides a strong start for those looking to explore the platform’s casino games and sportsbook.
Welcome Bonus: 500% on Your First Deposit
After registration on 1win the official Bangladesh site, an exclusive 500% welcome bonus is available. The whole amount is split across four deposits. The maximum bonus amount per deposit is 76,140.25 BDT, and the total can go up to 304,561 BDT.
Only newly registered users have access to this offer. Any winnings transferred to the main account become immediately available once funds are wagered from the bonus account. Players should carefully study the verification and bonus wagering rules before starting gameplay.
Casino Cashback and Loyalty Program
The 1win platform has an attractive casino cashback and loyalty system for active players. Based on their total bets, players can receive up to 30% cashback on their weekly slot losses. The users can also earn “1win Coins” for their betting activity, with a direct exchange option available on-site.
Express Bonus up to 15%
Players have an opportunity to boost their winnings by up to 15% on express bets with the Express Bonus. To activate the bonus, simply add 5 or more events to your bet slip. The percentage added to your net profit gets higher as you include more selections.
Vouchers and Social Media Giveaways
Players in Bangladesh can get access to exclusive offers on social platforms like Telegram and Instagram with a 1win bonus code. From time to time, 1win offers social media giveaways with high-value prizes, open even to players who haven’t made a deposit. Increase your chances of claiming a promo code by staying active in 1win’s social communities.
ACTUAL PROMO CODE
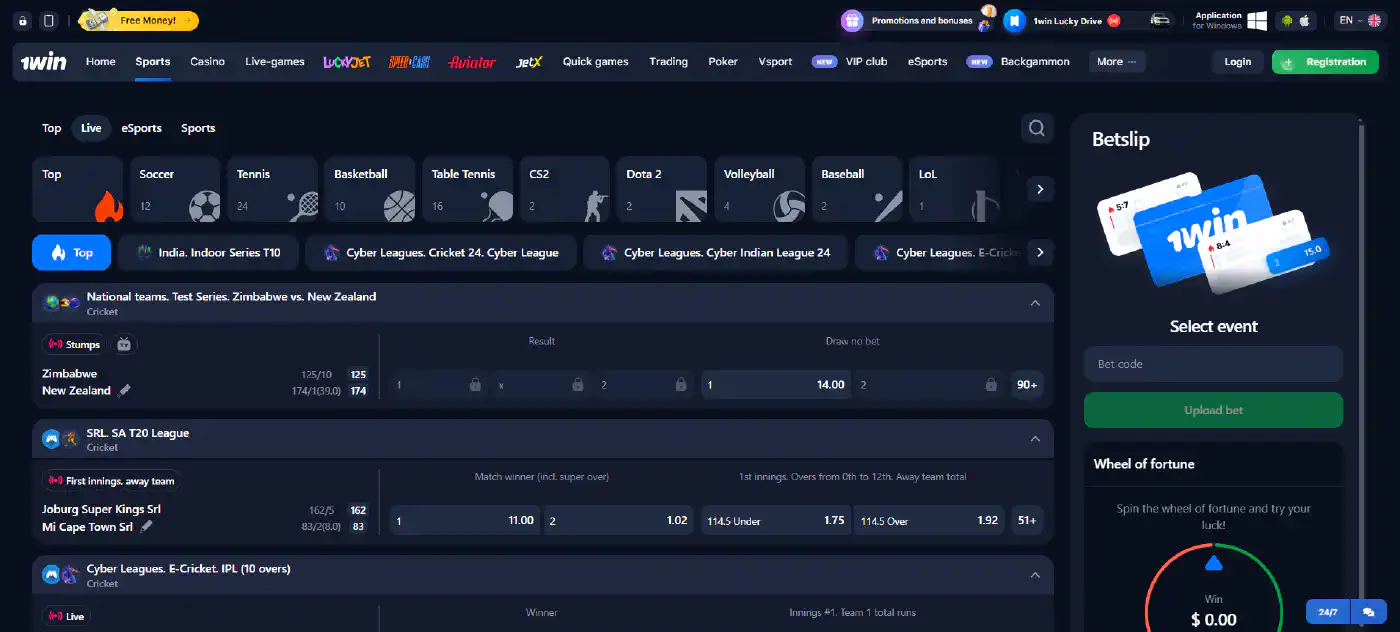
1win Sports Betting Guide
The 1win sportsbook is a comprehensive platform for sports enthusiasts in Bangladesh, covering over 35 types of sports. Popular options like football, cricket, tennis, basketball, and e-sports are available.
Bettors can enjoy both pre-match and live betting, with thousands of events available daily. Within each match, there is a wide selection of 500+ markets, including moneyline, over/under totals, Asian handicap, and player-specific bets. With highly competitive odds, players can maximize potential returns.
Cricket Betting
Thousands of users are attracted to 1win for cricket betting. Players can place bets on a wide range of local and international cricket matches, including major tournaments like the Indian Premier League (IPL) and the Bangladesh Premier League (BPL). Multiple betting markets are offered, such as match winner, top batsman, and total runs. High odds and real-time updates ensure a smooth betting experience on the platform and 1win mobile application.
Betting on Football, Kabaddi, and Other Sports
Football, Kabaddi, and esports like CS2 are top betting choices. For football, there are numerous options available, such as match winner, goals, and corners. Kabaddi is a rising betting opportunity, especially in the South Asian market, with bets available on total points, raids, and team performance. Tennis fans can bet on set winners, total games, or live stats.
Overview of the 1win Online Casino
The Curacao-licensed 1win casino offers over 11,000 games, including slots, live-dealer tables, crash games, poker, and more. The platform is powered by industry leaders like NetEnt, Microgaming, Play’n GO, and Pragmatic Play, delivering top-quality software and smooth performance. Players can explore the vast slots library, join crash games, participate in live tournaments, and test instant games in demo mode.
Available Slot Machines and Jackpots
The variety of slot machines at 1win suits every player, with classic slots, video slots, and Megaways slots offering thousands of ways to win. The progressive jackpot section is a perfect choice for thrill-seekers, with prize pools that grow with each spin, providing the opportunity to win life-changing sums.
1win Aviator and Other Crash Games
Aviator is one of the most popular crash games at 1win. In this thrilling, real-time game, users must cash out before the plane flies away. Alongside Aviator, players can enjoy titles like Lucky Jet and Aviamasters, which feature similar fast-paced mechanics and are highly engaging.
Live Casino with Real Dealers
The 1win Live Casino creates an immersive experience with live dealers for playing games like roulette, blackjack, and baccarat. The availability of live chat and various betting limits caters to all levels, combining the thrill of land-based casinos with the convenience of online play.

Using the 1win Official Website on Mobile
The 1win Bangladesh official website is optimized for mobile users, creating a smooth experience on any device. Even without a dedicated 1win app, players can access all options directly through their mobile browser. The interface adapts to smaller screens, loading times are fast, and navigation is intuitive.
Registration and Verification of a 1win Account
Users can register a 1win account quickly via phone, email, or social media. The process is simple: visit the 1win site, choose a registration method, enter your info, and confirm.
Verification is crucial for account security and smooth withdrawals. It involves submitting valid ID documents to confirm your identity. This step is needed to protect users from fraud and ensure responsible gameplay. Full access to 1win features is possible only after verification.
Available Payment Methods: Deposit and Withdrawal in BDT
For players from Bangladesh, numerous deposit and withdrawal methods are available.
| Deposit Method | Limits (BDT) | Processing Time |
|---|---|---|
| BKash | 300 – 20,000 | Up to 3–15 minutes |
| Nagad | 300 – 20,000 | Up to 3–15 minutes |
| Airtm | 650 – 130,065 | Instant |
| Easy/Fast Pay (Telegram/WhatsApp) | Varies | Instant |
| Visa/MasterCard | 1,000 – 500,000 | Instant |
| Cryptocurrency | Varies | Instant |
| Withdrawal Method | Limits (BDT) | Processing Time |
|---|---|---|
| Nagad | 1,000 – 30,000 | Up to 15 mins (can take 72 hrs) |
| BKash | 1,000 – 30,000 | Up to 15 mins (can take 72 hrs) |
| Cryptocurrency | Varies | Up to 15 minutes |
Conclusion
1win is a user-friendly platform where players have access to a wide variety of games and sports betting options. Key features include competitive odds, secure payment methods, and attractive bonuses. With easy registration and reliable customer service, it’s no surprise that 1win BD is a top choice for the betting experience in Bangladesh.


